慢性踝关节不稳定常见问题
由江少华医生撰写
最后更改日期: 2020年8月24日
甚么是慢性踝关节不稳定?
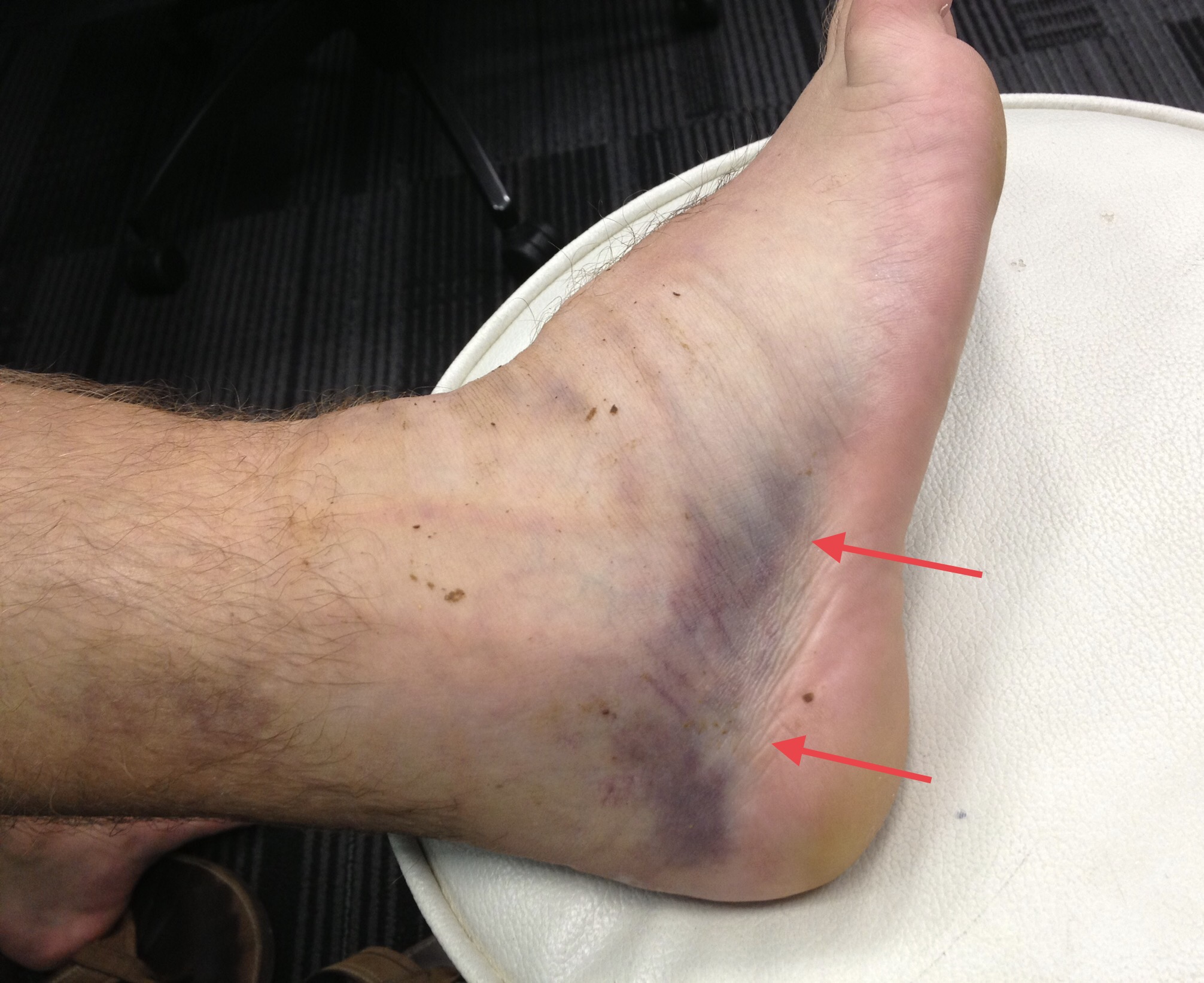
慢性踝关节不稳定是指足踝 「弱」,「松动」或「乏力」或感觉「不稳定」 。足踝扭伤是常见问题:足脚严重扭伤的患者中,多达40%会出现反复扭伤和不稳定的症状。图片红色箭嘴显示右脚足踝扭伤后出现瘀伤和肿胀。
踝关节是如何活动的?
踝关节是相连腿和脚间的复杂枢纽关节。
韧带:将骨骼连接在一起的牢纤维结缔组织带。在踝关节的外侧,有三条韧带(见图1)。前排称为「距腓前韧带(ATFL)」的足踝韧带扭伤最为常见
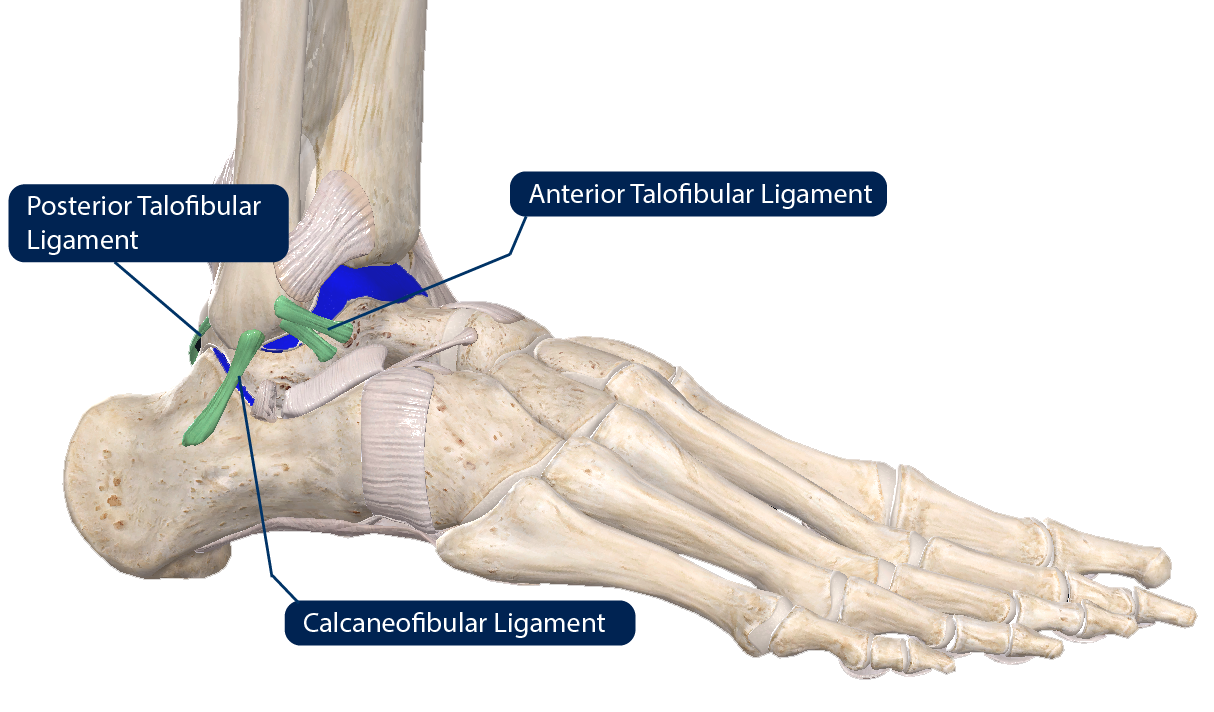 |
图1: 右脚踝关节外侧。三条韧带被标志为绿色,软骨则为蓝色。距腓前韧带是最容易扭伤。同时,在某些情况下,软骨也可能受伤。 |
甚么是足踝扭伤?
韧带损伤俗称为「扭伤」。扭伤分为轻度,中度和严重(见图2)。在踝关轻度扭伤时,韧带仅被轻微拉伸,并会完全恢复。在中度扭伤中,韧带被严重拉伸并部分撕裂,虽然会痊愈,但可能会松脱。严重扭伤时,韧带首先被拉伸,然后完全撕裂。癒合后通常松脱。在严重的扭伤中,软骨也可能受伤。大约80%患者的前距腓韧带出现撕裂,另外20%的患者距腓前韧带和跟腓韧带(CFL)撕裂。距腓后韧带(PTFL)撕裂则较罕见。
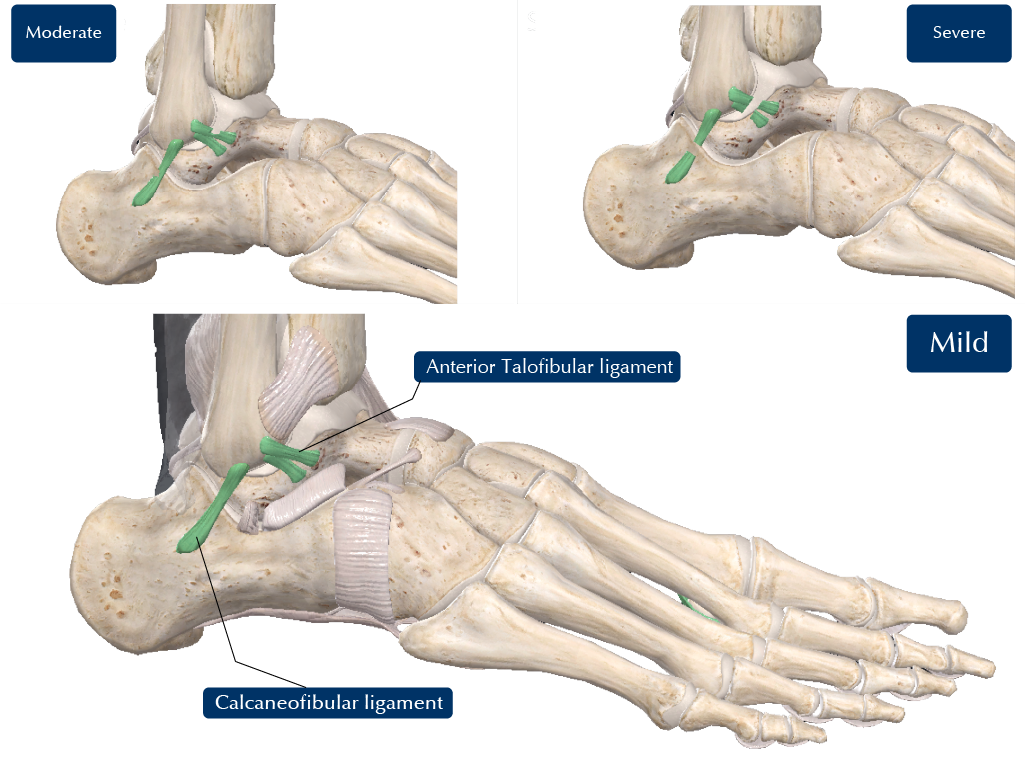 |
图2: 轻度(mild),中度(moerate)及严重(severe)扭伤 |
甚么导致慢性踝关节不稳?
慢性踝关节不稳通常是由于踝关节扭后伤无法正常癒合所致。
足踝扭伤有多常见?
十分常见!踝关节扭伤是竞技运动员最常见的创伤之一,尤其是在足球、篮球、网球和越野跑中。它同时也会发生在我们日常生活中,例如当我们在不平坦的地面上行走或锻炼,在路上奔跑或在楼梯上绊倒。
如何治疗足踝扭伤?
传统治疗建议使用RICE(休息、冰敷、加压和抬高患部), 服用非处方止痛药,及进行物理治疗。当疼痛得以缓解,后继著重于恢复肌肉力量和反应速度的康复至为重要。如果没有得到良好的复康,就有可能恶化成持续性足踝疼痛、关节炎和慢性足踝不稳定。
足踝不稳定有甚么症状?
- 感觉到足踝 「弱」,「松动」或「乏力」或感觉「不稳定」
- 痛症,包括疼痛,突然觉得剧烈疼痛
- 僵硬
- 肿胀
一般而言,中度或严重扭伤患者的一至两条踝关节韧带会被拉伸或完全撕裂。属于非常严重的意外,足踝会疼痛且肿胀,并且暂时无法进行运动。如果韧带无法充分复原,踝关节会容易乏力,足踝更会反复扭伤。一般情况下,疼痛不会太严重,因为足踝韧带已经撕裂及松脱,不会再有极度疼痛症状, 但有可能做成软骨受伤, 由于软骨并没有神经缐,软骨受伤不易察觉, 因此患者不会意识到他们足踝问题的严重性。久而久之「骨刺」会沿着足踝关节边缘生长,导致僵硬和疼痛(图3)。
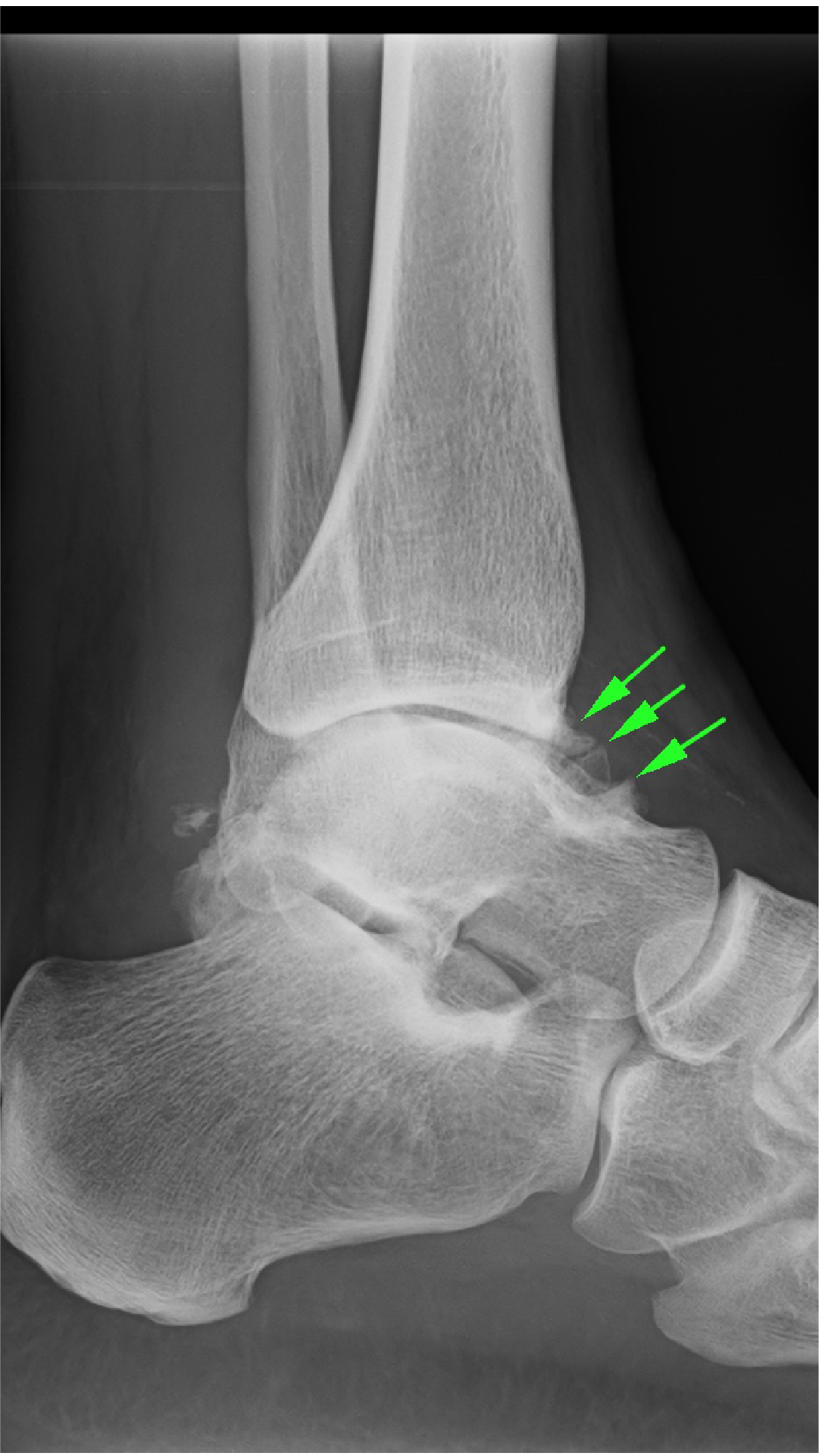 |
图3:慢性足踝不稳定的X光显示关节前缘的骨刺(绿色箭头) |
足踝不稳定会否导致严重后果?
足踝不稳定是严重的问题。足踝不稳定是导致足踝关节炎的其中一个主因(图4)。患者最终或需要进行踝关节融合术(固定关节使其失去活动能力以消除关节因活动做成的痛楚)(图5)或踝关节置换术(使用人工关节)(图6)。
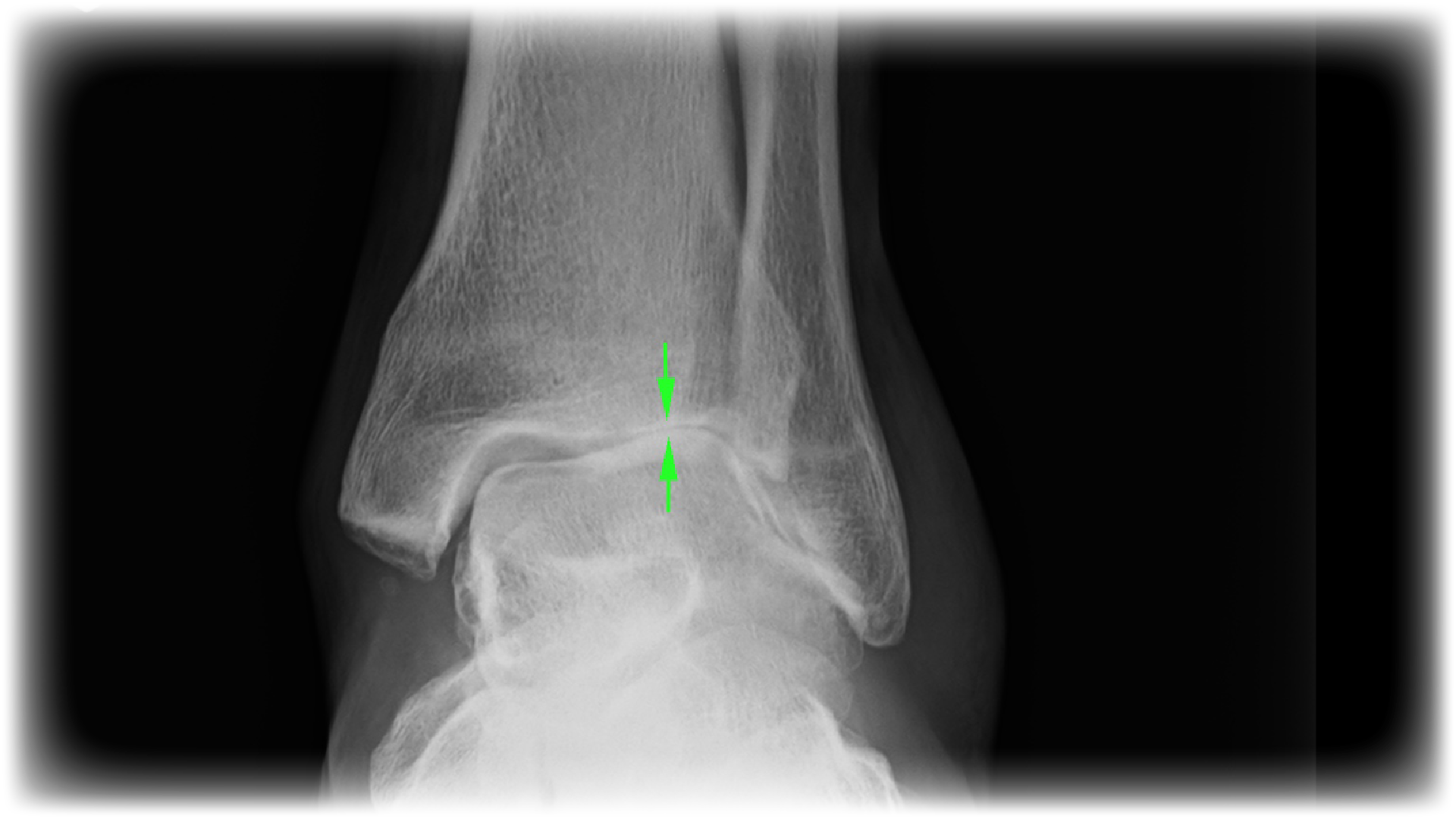 |
图4:患有关节炎的足踝关节X光. (绿色箭嘴显示流失软骨及骨刺增生的部分) |
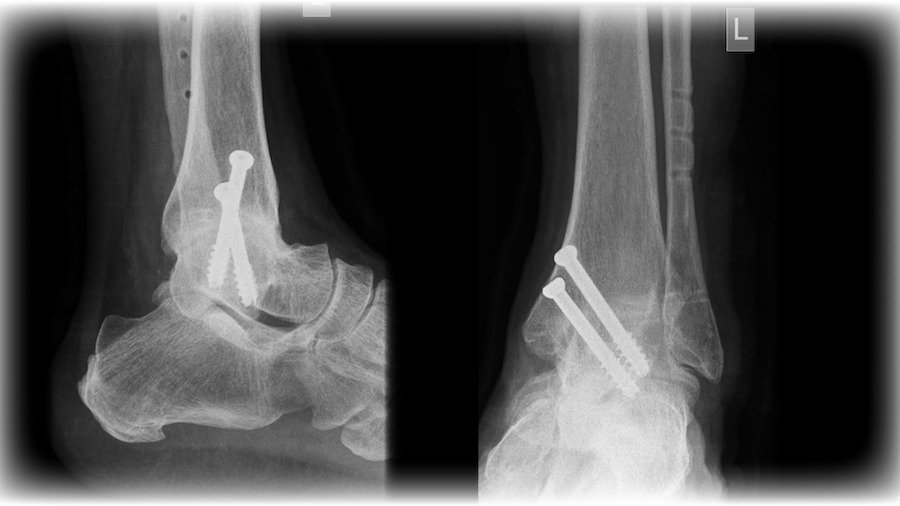 |
图5:踝关节融合术的X光,利用螺钉将骨头连接 |
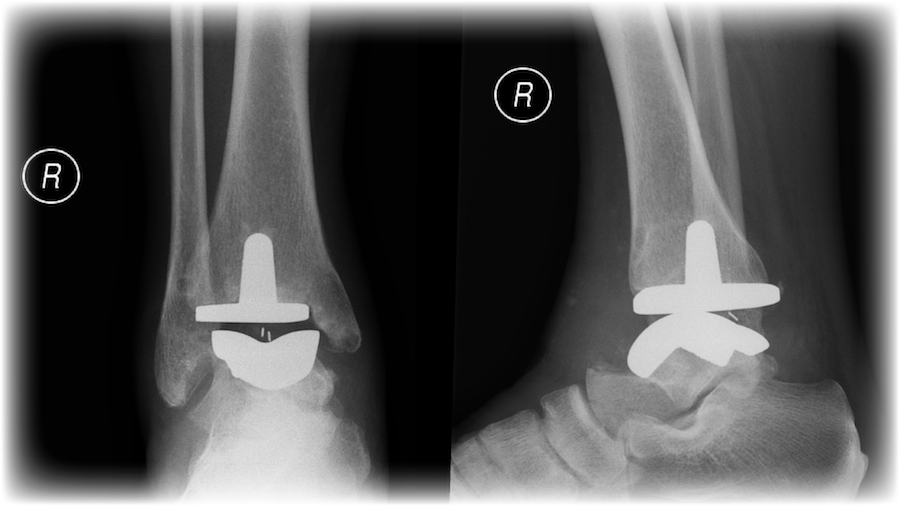 |
| 图6: 踝关节置换的X光 |
如何诊断足踝不稳定?
患者本人及医务人员都有可能忽略踝关节韧带损伤的严重性,因为问题通常不明显,初期只是慢慢恶化。紧绷的关节和松脱的受伤韧带互相伴随,较难找出问题所在。
您的医生将对您的足踝进行检查,以寻找:
- 疼痛点
- 肿胀
- 韧带松弛
- 撞击-骨刺引起的挤压或堵塞
什么是有效的检查工具?
X光
X光只能显示骨骼,在足踝不稳定中,受伤的主要是韧带。即使踝关节严重不稳,X光也可能没有异常,但X光通常能显示出「骨刺」。
应力X光
如果韧带受伤,在韧带受力的情况下进行X光可显示踝关节异常活动。在以前,医生会穿戴铅手套亲身用手施加压力。现时我们有特殊器械,可以施加一定的压力,例如Telos系统(图7)。在进行应力X光测试时, 如能够与患者非受伤的足踝做对比则更为准确,因为各患者之间存在身体柔软差异。除了足踝专科医生外,Telos系统并未得到广泛应用。该系统的设计可作正确的解剖定位,从而可以分别检查每个韧带。电子显示屏标记任何肌肉补偿反应,从而提高检查的准确性。图8和图9显示了在没有压力的情况下看似正常的足踝,而在压力检查中,同一只足踝显然是异常的。
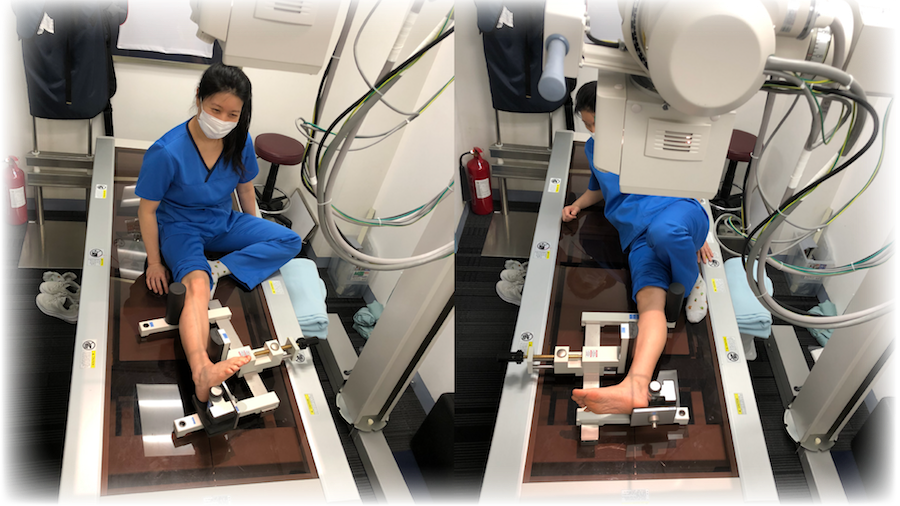 |
图7:使用Telos 对患者进行定位,使肌肉放松,并在不同位置对不同的韧带施加压力。 |
足踝不稳的X光及应力X光的分别
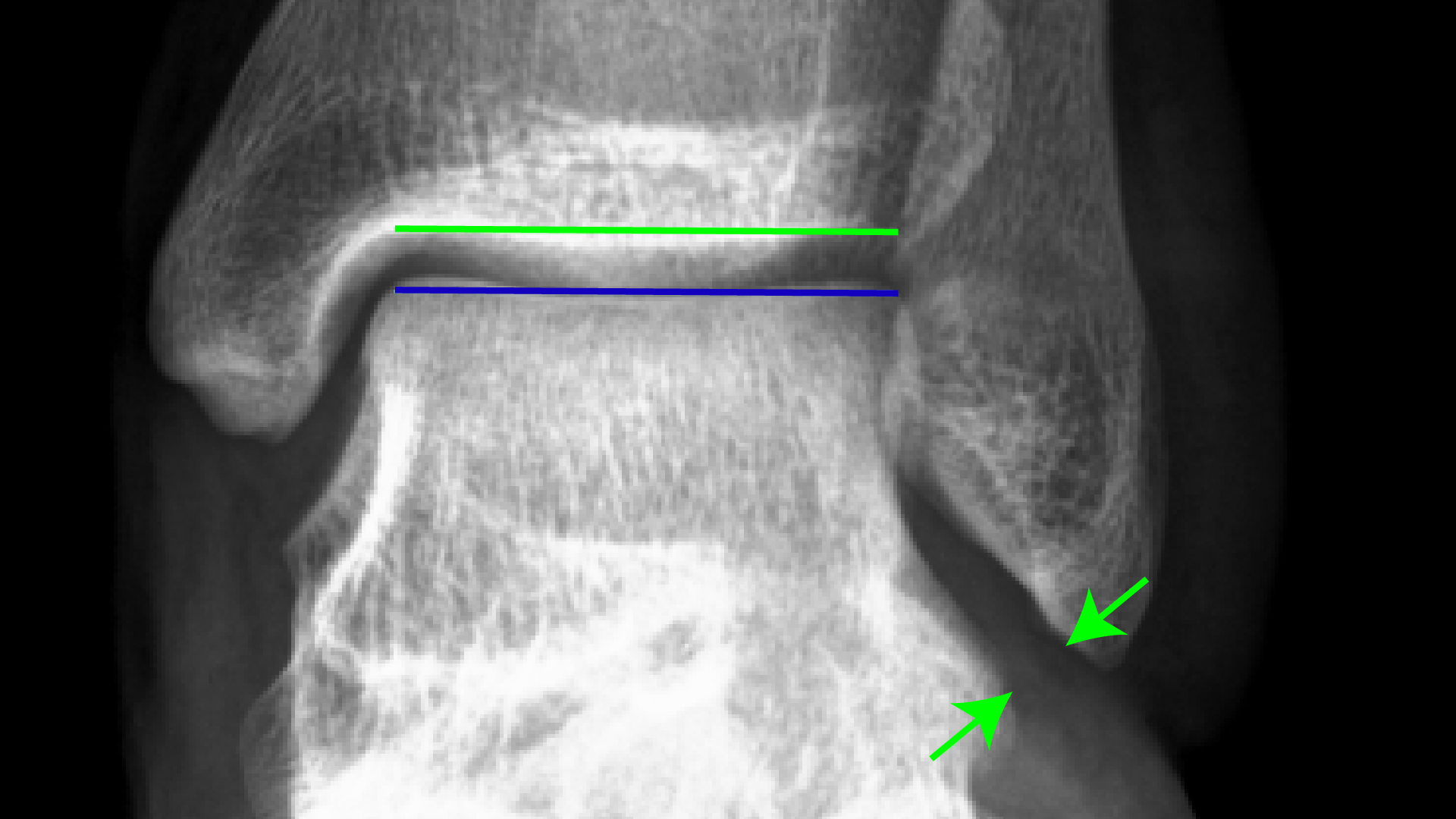 |
图8A:足踝在关节没有受压时,X光属正常。如绿色和蓝色线所示,踝关节线是笔直且平行的。绿色箭咀显示前距腓韧带的位置。 |
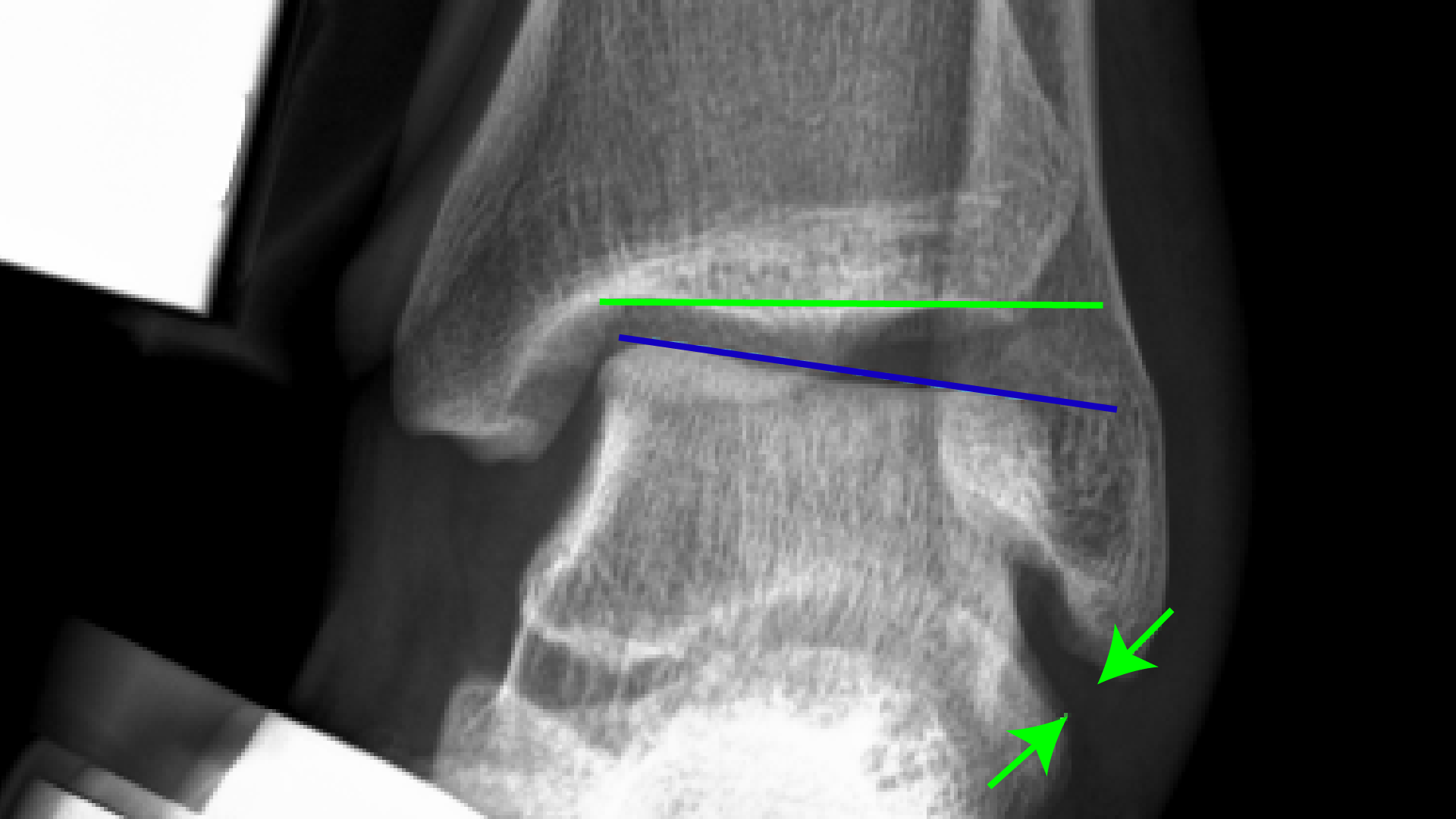 |
| 图8B:在应力作用下,示例关节偏离平行线约10º,因韧带松脱,箭咀之间的间隙略微加宽。 |
相同足踝的X光图,显示了在向关节施加压力时的不稳定性。
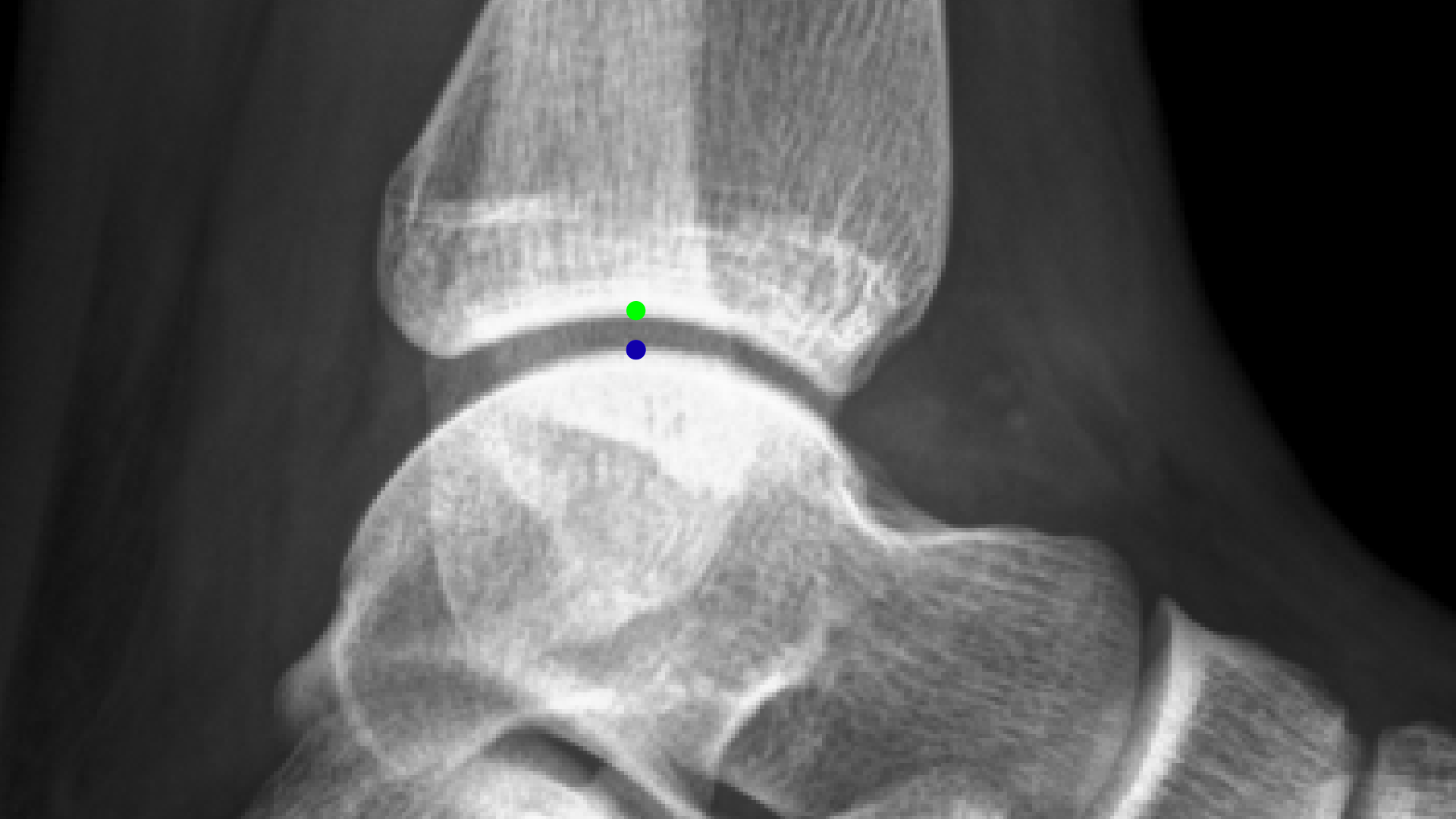 |
图9A: 足踝侧面的常规无应力X光图, 绿点是胫骨(胫骨)的中心,蓝点是距骨的中心(在脚部)。 |
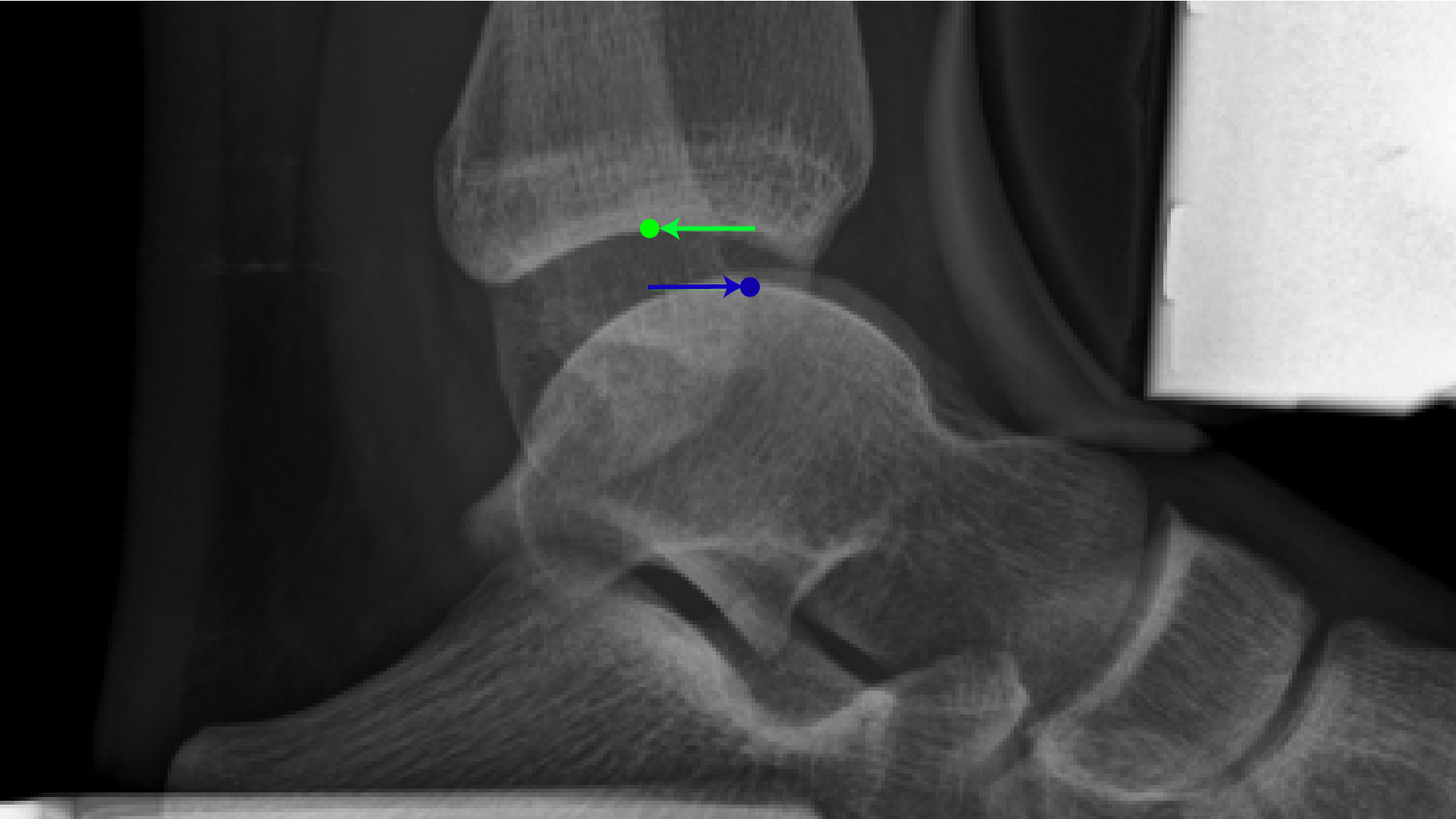 |
图9B: 应力X光 - 脚被向前推,小腿被向后推,移动超过1厘米,这属异常。 |
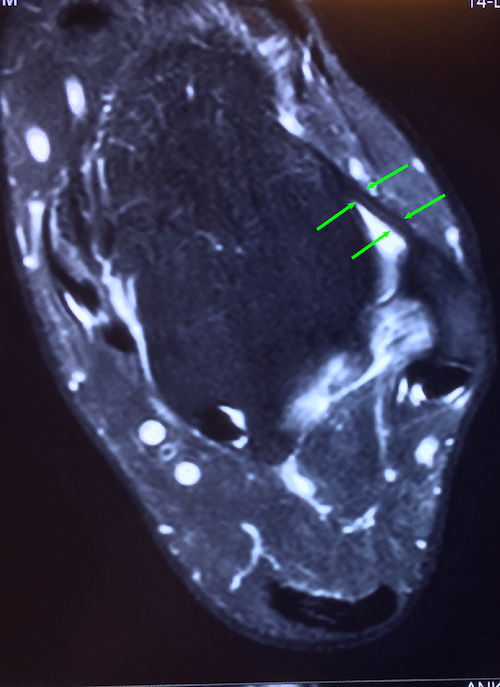 | 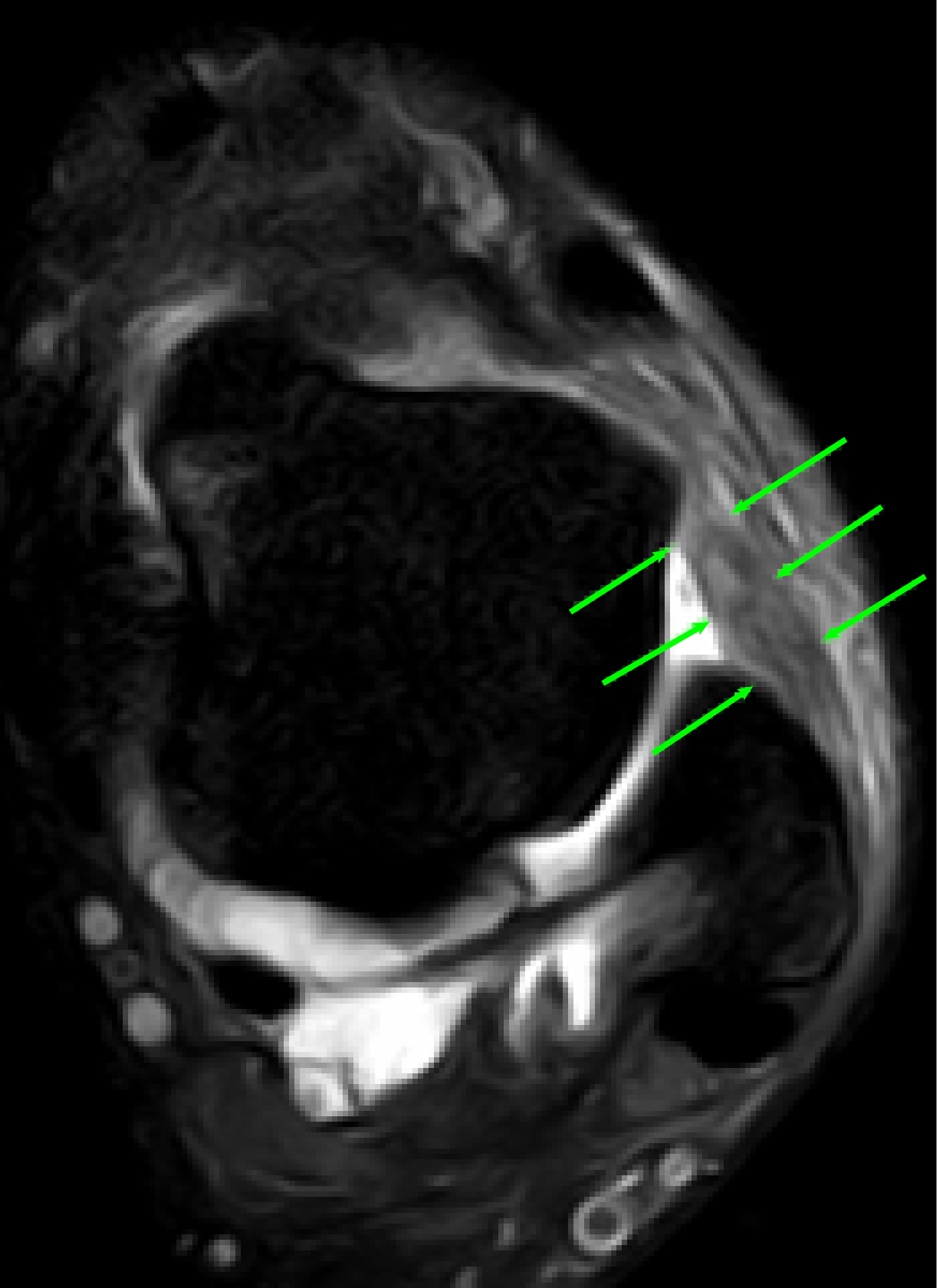 |
图10A: 正常足踝- 前距腓韧带显示为细黑线(箭头示) 图10B: 受伤的前距腓韧带在不稳定的足踝显示为粗波浪的灰色线(箭头示)。白色区域为踝关节内的积水及发炎迹象。 | |
 |
图10C: 慢性不稳定引起的踝关节软骨损伤 |
磁力共振 - 磁力共振可显示软组织、骨骼、关节中的积液、骨骼瘀伤、软骨损伤以及韧带。
超声波扫描 - 能用于识别韧带损伤。
踝关节不稳该怎么办?
一线治疗大多为非手术治疗。大部份患者均会接受个人化的物理治疗疗程。运动及伸展运动以增加力量并改善平衡、关节活动范围和反应速度。
非手术治疗需要进行多久?
建议进行物理治疗6星期至3个月,甚至长达6个月,直到患者达到最佳强度和稳定性。
哪些人需要接受手术?
大约10%至30%的患者中,接受非手术治疗后,踝关节无法得到改善。如果持续出现扭伤、疼痛、运动或日常活动出现困难,建议采用手术治疗。
如果我不想接受手术,可以怎么办?
没有人希望进行手术,但是,若接受物理治疗后仍出现不稳定症状,会增加恶化成踝关节炎之风险,到后期可能需要进行踝关节融合或置换。
手术涉及甚么?
手术的目的在于透过修复及重建受损韧带以稳定足踝。手术亦能一并治疗其附带病状如撞击的骨刺及软骨损伤。 方案为常规的开放手术或新式的关节镜「微创」手术。 基本上手术都是一样的。但开放式手术的伤口会较大,康复时间亦较长,因此一般均会推荐关节镜手术。
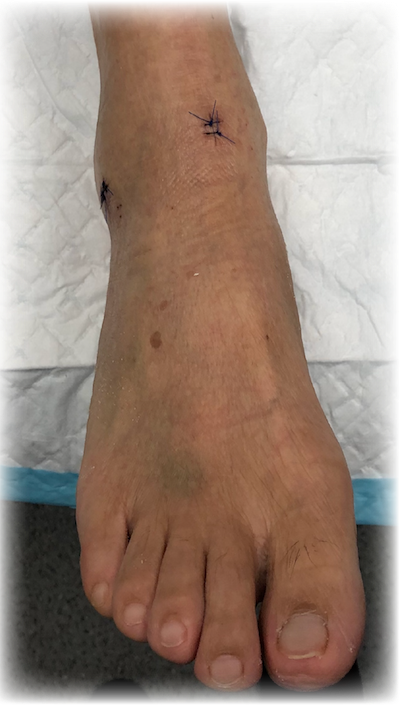 |
图11: 踝关节镜手术后,以简单缝合将两个切口闭合,从而留下最小的疤痕。 |
手术如何进行?
手术会在医院的手术室进行。会为患者进行一般,半身或局部(腿部)麻醉,因此患者不会有任何感觉。 在关节镜手术中,仅需要两个细小的切口,用于置入摄录机及一组微型手术器械。
图12 在关节镜韧带修复过程中拍摄。会在距腓前韧带撕裂的骨上钻一个小孔,骨骼中固定「线锚」;缝合线穿过韧带的松弛端;然后打一个结,以适当的张力将韧带重新连接到骨骼上。
将局部麻醉剂注入踝关节,以减少术后不适。切口缝合会以防水敷料复盖切口。
患者第二天可穿著助行鞋回家(图13)。
图12:关节镜修复距腓前韧带
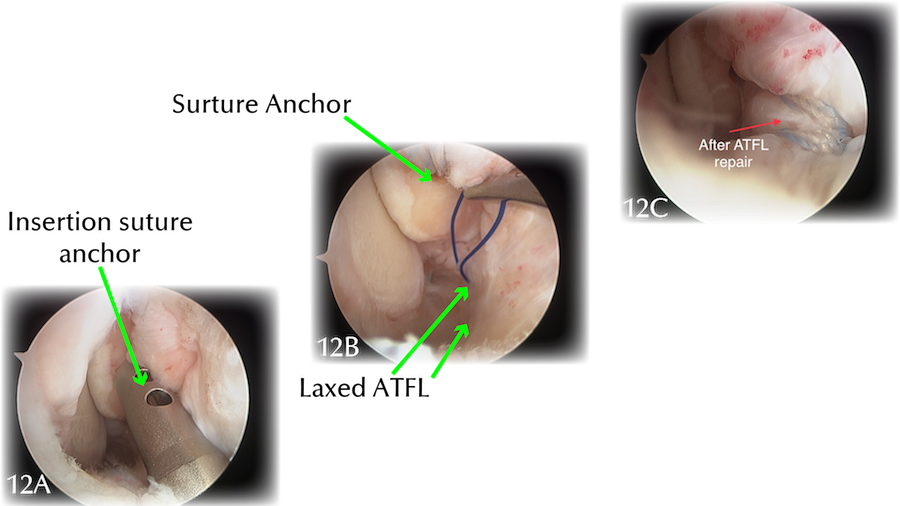 |
12A:将线锚钉置入导管内。 12B:牢固的蓝白线锚从骨头的锚孔中露出来。紫色细缝线穿过前距腓韧带的撕裂端 12C:韧带修复完成:牢固的蓝白线锚将前距腓韧带牢固地绑在骨头上。 |
手术后如何康复?
关节镜手术比开放手术的康复时间快。只需穿戴助行鞋2至4星期,其间患者在助行鞋辅助下马上可以正常走动。与传统的固定石膏相比,使用助行器可改善运动范围,并保留肌肉和骨骼质量。
后继物理治疗与术前的疗程很相似,目标也是完全相同:恢复力量及体力、平衡、关节活动范围和反应速度。 大多数患者在6星期后可恢复慢跑,大约3个月后进行轻度运动; 6个月后可进行接触运动并康复达90%。
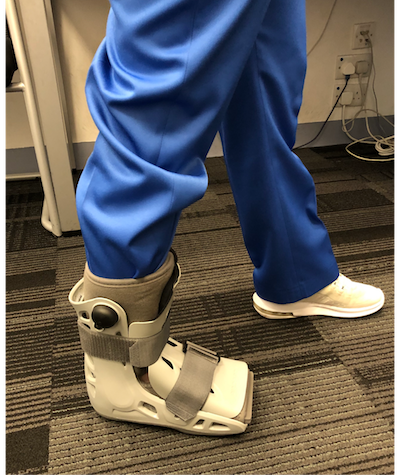 |
| 图13: 图为可移除助行鞋,一般穿2至4周 |
长期效果是什么?
上述治疗的目的是预防困足踝关节炎导致可能需要进行足踝融合或全足踝置换的发生。
References:
- Ferran NA, Oliva F, & Maffulli N. Ankle Instability. Sports Med Arthrosc Rev 2009;17(2):139-145.
- Galhoum AE, Wiewiorski M & Valderrabano, V. Ankle instability: Anatomy, mechanics, management and sequelae. Sports Orthop Traumatol, 2017;33:47-56.
- Golano P, Vega J, Perez-Carro L & Gotzens V. Ankle Anatomy for the Arthroscopist. Part I: The Portals. Foot Ankle Clin N Am. 2006; 11:253- 273.
- Guillo, S, Bauer T, Lee JW, Takao M, Kong SW, Stone JW, Mangone PG, Molloy A, Perera A, Pearce CJ, Michels F, Tourné Y, Ghorbani A & Calder J. Consensus in chronic ankle instability: aetiology, assessment, surgical indications and place for arthroscopy Orthop Traumatol Surg Res, 2013;(99S8), S411-S419.
- Hertel J & Corbett RO. An Updated Model of Chronic Ankle Instability. J Athl Train, 2019;54(6):572-588.
- Lee KM, Chung CY, Kwon SS, Chung MK, Won SH, Lee SY & Park MS. Relationship between stress ankle radiographs and injured ligaments on MRI. Skeletal Radiol. 2013; 42(11):1537–1542.
- Matsui K, Burgesson B,Takao M, Stone J, Guillo S, & Glazebrook M, ESSKA AFAS Ankle Instability Group. Minimally invasive surgical treatment for chronic ankle instability: a systematic review. Knee Surg Sports Traumatol Arthrosc, published online 11-2-2016
- Oakland Joint and Bone Specialists. Ankle Sprains. Oakland, California, United States. http://oaklandboneandjointspecialists.com/foot-ankle/ankle-sprains/ Accessed 1 May 2020.
- Ogilvie-Harris DJ, Gilbart MK & Chorney K. Chronic pain following ankle sprains in athletes: the role of arthroscopic surgery. Arthroscopy 1997;13(5): 564-574.
- Scheuba,G. Operating instructions telos-Stress Device GA-III/E. http://www.telosmedical.com/library/public/documents/PDFs/thelos-device.pdf Accessed 30 April 2020.
- Takao M, Matsui K, Stone JW, Glazebrook MA, Kennedy JG, Guillo S, Calder JD, & Karlsson J, Ankle Instability Group. Arthroscopic anterior talofibular ligament repair for lateral instability of the ankle Knee Surg Sports Traumatol Arthrosc, 2016;24(4):1003-1006.
- Myerson MS & Veljkovic A Eds. Managing instabilities of the foot and ankle. Foot and Ankle Clinics. 2018; 23(4). Elsevier. Philadelphia, Pennsylvania, United States.
