腰椎管狭窄症常见问题
腰椎管狭窄症常见问题
由周鸿灿医生撰写
(更新日期:Oct 15th 2020)
甚么是腰椎管狭窄症?
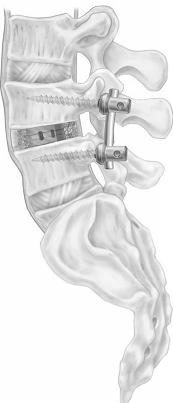
腰椎位于背部下方。椎管是腰椎内藏著脊髓及神经的管道,而椎管狭窄症是椎管内壁收窄,令脊髓和神经受压而向外扩展 (图 1)。 腰椎管狭窄症一般会引致腿部抽筋、疼痛或麻痺,但亦可能导致背痛,双腿失去知觉,甚至引起膀胱及肠功能问题。
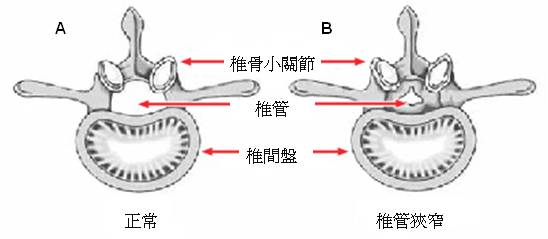 图1 脊椎解剖图显示椎管、椎骨面关节及椎间盘。 A为正常的椎管。 B为狭窄的椎管。 |
腰椎管狭窄症的症状
早期椎管狭窄并不一定引起病征,但如果因收窄的地方压著脊髓或神经,就有可能引发病征。这些症状在初期通常不易察觉,但会随著时间逐渐恶化 [1]。
椎管狭窄症最常见的症状包括:
腿部疼痛或抽筋 – 当患者长时间站立或步行,受压的腰椎神经可导致腿部疼痛或抽筋。 当身体向前倾或坐下时,不适通常都可暂时舒缓,但当再站立的时候,痛楚或抽筋便会持续。自从罗马帝国的皇帝克劳狄乌斯一世 (Claudius) 患有跛行后,我们称因步行而令腿部痛楚的病症为「跛行」(Claudication)。由腰椎管狭窄症造成的跛行,因为问题源自神经,被称为神经性跛行。血管性跛行是另一类型的跛行,当腿部动脉出现狭窄或阻塞时便会出现。虽然这两类的跛行有相似的症状,但他们有两个主要的分别:血管性跛行是患者在上斜路时,情况通常会变得更坏,而站立不动时情况则有所改善。神经性跛行通常在落斜路时情况会恶化,但身体向前倾或坐下来时情况会比好转,因为脊椎收紧 (向前屈曲) 的时候通常能减低压力。
背和髋部的放射性疼痛 – 神经受压可引起由髋关节或臀部开始的疼痛,并向下延伸至腿部后方。当患者坐下时疼痛会更严重,而且通常只会影响身体其中一边 (图 2)。这种分布范围甚广的疼痛一般称为「坐骨神经痛」。
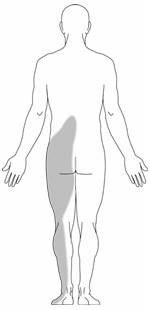 图 2 坐骨神经疼痛的 典型部位 |
肠道或膀胱功能受损 (马尾神经综合症) – 在严重的情况下,接连控制膀胱或肠道的神经有机会受到影响,引至部份或完全的大小便失禁。如果您遇到以上问题,请立即求医。
不同类型的腰椎管狭窄症
先天性椎管狭窄症 – 这是较罕见的类型,是先天性的。
后天性椎管狭窄症 – 这是较常见的类型,通常是因年纪增长,脊柱退化而造成。解剖学上,我们会把狭窄症分为中央型,侧面型,椎间孔内型,椎间孔外型 (图 3) [1] 。 而不同类型有不同的治疗方法 。
中央型狭窄 侧边狭窄 图 3 椎管狭窄症 不同分类: |
腰椎管狭窄症的严重性
腰椎管狭窄症通常只在走路时造成腿部不适,治疗后通常会完全康复。不过,如果延误治疗的话,有机会带 来更严重的问题。
永久失去知觉 – 腰椎管狭窄症可能会导致患者的脚或双腿失去知觉。因此,患者若有伤口破损时可能察觉不到, 最后演变成严重感染。
肠道或膀胱功能受损 (马尾综合症) – 这并发症比较难预测。即使及时进行手术,神经功能缺损的康复程度亦难以预计。
肌肉萎缩 – 即使受压的部份得到舒缓,仍有机会变成永久性的肌肉萎缩。
导致腰椎管狭窄症的原因
腰椎老化是最常见的原因。
脊椎面关节炎 – 属骨关节炎的一种,影响到在脊椎后面的面关节。软骨会随著年纪増长而退化,其平滑的表面会变得粗糙。若软骨完全磨蚀,骨与骨的磨擦可以带来相当痛楚。这时候,身体会试图自行修复被损坏的部份,生出新的骨质,即所谓「骨刺」。当这些骨刺在腰椎的面关节上形成,椎管内壁因此变得狭窄。
椎间盘突出 – 椎间盘可在没有特别原因下突出,或会成为脊椎狭窄的原因之一。三十岁以后,椎间盘有机会开始退化。水份开始流失时,椎间盘便变得扁平及更脆弱。最后,包著椎间盘的坚硬纤维外壳有机会出现细小的裂纹,导致椎间盘里面的啫喱状物质渗出 (突出或破裂),导致椎间盘突出。
黄韧带肥厚 – 背部韧带退化时会变得僵硬及厚实。腰椎管狭窄症的元凶通常都是椎管内的黄韧带。黄韧带变厚可压著神经,而僵硬的韧带则妨碍脊柱的正常活动。
其他原因 – 腰椎管狭窄症的其他成因,可以是脊髓肿瘤、外伤、佩吉特氏病及软骨发育不全等,但它们比较罕见,所以不会在本文章详述。
导致腰椎管狭窄症的风险因素是甚么
年龄是椎管狭窄的主要风险因素。患上腰椎管狭窄症的风险会于五十岁以后增加。其他风险因素包括背部以往的创伤,腰椎管先天性狭窄,运动时过度使用背部肌肉、以及骨骼代谢症。
应在何时寻求医生的意见
很多人可能会忽略椎管狭窄的早期症状,认为疼痛和僵硬只是衰老引起的一般问题。如果疼痛、僵硬、痲痺或腿部软弱困扰著阁下,建议您找脊骨专科医生求诊。但若出现的是罕见的马尾神经综合症,便需立刻进行手术。
如何诊断出腰椎管狭窄症
病历:腿部疼痛,并有机会背部同时出现疼痛。
检查:通常是背部僵硬,身体其他部份亦可能有病症。
腰椎X光片,包括屈曲及伸展的 – X光片往往能显示退化的转变,有助排除导致类似症状的问题,包括骨折,骨肿瘤,代谢疾病等。屈曲及伸展的X光片可显示出脊柱的活动是否不正常。
磁力共振扫描 (MRI) – 磁力共振仪利用由磁力和无线电波产生立体图像。磁力共振扫描对于评估脊椎的问题非常有用, 因为它能显示出神经、其他软组织和骨骼。磁力共振扫描所产生的三维横切面图像,让医生对患者的体内结构状况有更清楚的了解。亚洲专科医生拥有一部特别的负重式磁力共振仪,让患者能以站立的姿势作扫描。这对于腰椎管狭窄症十分有用,因为症状通常于站立时才会出现(图 4) [2] 。
注射试验 – 即使磁力共振扫描能提供清晰的剖析图,但却不能显示「痛楚」。如果患者有背痛,有时需要在背部不同的位置注入局部麻醉药,来找出疼痛的源头。
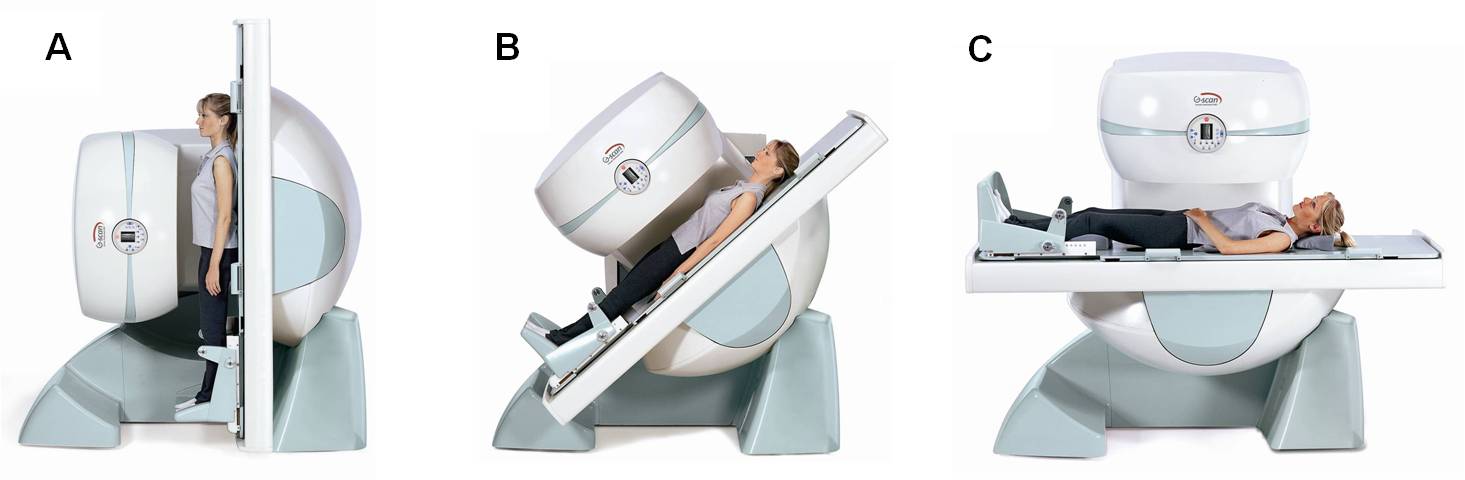 图 4 特别的负重式磁力共振仪能扫描患者于站立(A)、倾斜 (B) 及仰卧 (C) 时的影像。 |
治疗方法
建议大多数患者先进行至少六周的非手术治疗。若痛症没有改善才会建议患者进行手术。
物理治疗 - 透过治疗师的辅助来强化背部肌肉的力量和耐力,并提升脊椎的灵活及稳定性 [3]。
休息或有限的活动 - 适度休息之后逐渐恢复活动,可改善症状。特别是神经性跛行的患者,散步通常是最好的练习。 另外骑单车也有用,因为可以令背部保持弯曲的姿态,减少神经受压。
护脊支架或束衣 - 有助于提供支撑,尤其对腹部肌肉较弱或脊椎出现多过一处退化的患者更有利。
扑热息痛 - 扑热息痛/乙醯胺酚 (必理痛、泰诺) 属温和的止痛药,与其他药物有协同作用。只要剂量正确,即使长期服用也是非常安全的。如果扑热息痛已经能够控制疼痛,便没有必要进行更进一步的治疗。
非类固醇消炎药 - 这些药物能减轻发炎和疼痛,但有胃溃疡和伤肾的副作用。非类固醇消炎药包括了非处方药和药性一般较强的处方药。
新的「COX2 选择性酶2抑制剂」,相比以往的「非选择性」药物,拥有所有优点之余副作用更低,即使长期服用亦非常安全 (纵使未如扑热息痛般安全)。
麻醉镇痛药 - 有些止痛药是含有吗啡成份。麻醉止痛药都是有效的,但往往使人感到「头昏脑胀」,而且身体会随时日逐渐适应它们,药效便会因此减低。故这些止痛药都不宜长期服用。
抗抑郁药和抗癫痫药物 - 某些抗抑郁药和抗癫痫对于神经性疼痛非常有效。 一般的副作用是令人昏睡 (在夜间服用则问题不大),但有时它们可以损害肝脏 [4]。
肌肉松弛剂 - 好些肌肉松弛剂对于治疗背部肌肉痉挛是非常有用的,有助放松肌肉,配合物理治疗使用效益更大。主要的副作用是引致肌肉无力和使患者昏睡。
硫酸软骨素和葡萄糖胺 - 这些非处方食品补充剂,无论是单独或一并服用都有助减轻骨关节炎的疼痛,但对神经受压没有效用。此类补充剂可以舒缓脊椎面关节炎,但对腿部的问题则帮助不大。它们是绝对安全的。
硬膜外类固醇注射 - 类固醇能抑制发炎,特别有助舒缓后腿的放射性疼痛,一份剂量已经可以明显见效。但由于类固醇能导致多种明显的副作用,患者能接受注射的剂量是有限的,通常一年不能注射超过三次 [5]。
有哪些手术治疗?
手术的目的是为了减轻脊髓或神经线压力,以保持脊柱的完整及强度。根据问题的成因,有几类手术可作处理。一般来说,我们可以将手术分为:
1. 后路减压术
2. 后路减压术与动态固定术
3. 后路减压术与脊柱融合仪装置术
椎板切除减压术
主治症状:椎板切除减压术是用以治疗有神经性跛行和/或坐骨神经痛 (但没有背痛或结构不稳定的脊柱) 的腰椎管狭窄症。
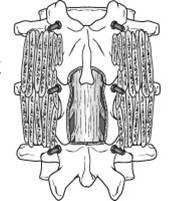
技术:这是典型的腰椎管狭窄症手术治疗。将整个椎板 (复盖椎管背部的骨骼) 移除后,神经受的压力便会减少。在传统的手术中,外科医生会在背上做单一切口 (图 5)。然而,有些外科医生会使用微创技术作多个小切口来进行手术。虽然此法需时较长,但患者的痛楚通常会较轻,康复速度亦较快。
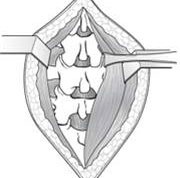 图5 传统椎板切除术切口。 拨开肌肉以露出椎板。 |
风险:使用现代技术治疗,并发症较少出现,但仍包括感染,硬膜撕裂,神经根损伤,严重出血,深层静脉血栓,痲痺性肠梗阻和神经性退化。
结果:大多数患者的症状大大得以缓解,但椎板切除术会明显改变脊椎的正常结构,有可能会令脊柱不稳定。约有二至三成患者于五年后因背痛、脊柱不稳定或症状复发而需要接受另一次椎板切除手术。在这个阶段, 他们大多数需要接受脊椎减压及脊柱融合仪装置术 (图 6)。
图 6 椎板切除术与后路脊柱融合仪装置术。椎板被移除后,神经线得以解压。三对金属骨钉适当地抓住骨骼,而置入的移植骨将两段脊柱永久融合。 |
椎板切开术
图5 传统椎板切除术切口。 拨开肌肉以露出椎板。
图 6 椎板切除术与后路脊柱融合仪装置术。椎板被移除后,神经线得以解压。三对金属骨钉适当地抓住骨骼,而置入的移植骨将两段脊柱永久融合。
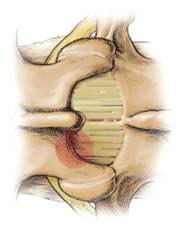
症状:椎板切开减压术是用以治疗有神经性跛行和/或坐骨神经痛 (但没有背痛或结构不稳定的脊柱) 的腰椎管狭窄症,主要适合中央和侧面的脊椎管缩窄。手术只移除少量的组织 (图 7)。它的好处是可以保留较多脊椎的正常结构,让肌肉可以在上面重新癒合。理论上,椎板切开术对脊椎稳定性的影响比椎板切除术少,且日后需要接受脊椎融合术的机会较少。这个程序能以微创手术进行 [6]。
图 7A 椎板切开术 。 红色圆形显示椎板骨骼和黄韧带被切除的小范围。 |
|
技术:外科医生只移除部分椎板、脊椎面关节的骨刺和因增厚而压向硬膜或神经根的韧带。 风险:风险和椎板切除术是相同的。
结果:大多数患者的症状得以极佳的缓解。
棘突间牵引装置
症状:轻微至中度的腰椎管狭窄症,或会造成可能带神经根病变的脊柱跛行。如果其症状时轻时重 (即向前弯腰可舒缓) 的话,便适宜置入棘突间牵引装置 (IPDD) (图 8)。这装置能撑开脊椎,为神经线制造更多空间。
|
技术:这个微创手术只需透过非常小的切口进行。有时椎板切开术 (见上文) 会同时进行。病人通常可于手术当天下床。
风险:棘突间牵引装置没有进入椎管,并发症并不常见。若不幸发生,并发症可包括感染,深层静脉血栓,痲痺性肠梗阻和神经性退化。如果同时进行椎板切开术,并发症与椎板切除术是相同的。
结果:虽然棘突间牵引装置是较新的技术,其效果至今是令人鼓舞的。治理中度腰椎管狭窄症时,会进行宽椎板切开术和切除部份脊椎面关节,来确保有足够程度的减压。但是,这种处理有机会像传统椎板切除术一样,可能会破坏脊柱的稳定性。我们相信棘突间牵引装置可以稳定脊柱,且日后不需要接受脊椎融合术 [7, 8]。
后路脊柱融合仪装置术
症状:严重的腰椎管狭窄症需要大范围减压,并存不稳定、严重变形及相关背部疼痛。手术前,可能需要透过椎间盘造影术和神经根阻断注射测试来确定症状的源头。有证据显示使用注射测试有助估计手术的成功率。
技术:外科医生会重整脊椎到正常位置,稳定脊椎来保护神经及治疗背痛。此过程共有两部分:第一部分是后路减压,而第二部分是利用椎弓根骨钉和移植骨将脊柱融合。
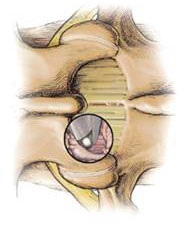
大部份的个案可利用开细孔或穿过皮肤的椎间孔腰椎椎间融合术 (TLIF,图 9) 来处理。其优点是出血少,伤口痛楚较轻,比传统开放式脊椎减压融合术更快复原。在正常情况下,术后需要卧床二至三天,一周内便可出院,六至九个月 (骨融合所需的时间) 后应可全面康复并恢复体育活动。
图9 椎间孔腰椎椎间融合术 (TLIF) - 金属隔板已取代椎间盘,一对系上绳子的骨钉固定骨块以免移动。移植骨 (未显示) 已置入,将两脊柱段永久融合。 |
风险:跟椎板切除术般有相同风险外,更有植入物移位,融合失败及加速邻近椎间盘退化的可能性 [9]。
我们能否防止腰椎管狭窄症?
我们无法防止背部出现与年龄有关的变化,但以下的步骤可以帮助我们保持脊椎和关节健康:
定期运动 - 这有助于保持我们脊柱,关节和韧带的强度及灵活性。为了获得最佳效果,可配合散步和骑单车等带氧运动,再加上举重训练和伸展运动。运动前做好热身及伸展运动可以帮助减少背部磨损,做好肌肉热身,可减少损伤及增加灵活性。力量训练可以锻链手臂,腿部和腹部肌肉增强,同时减轻背脊的压力。运动时应随著身体机能加强,逐渐增加运动时间和强度。以大部份日子做最少三十分钟运动为目标。
利用良好的人体力学 – 多注意我们如何坐,站,提举重物,甚至是以何种姿势睡眠,可长久保持我们背部的健康。
选择一张能支持腰背部的座椅以减少压力 - 如有必要,放置一个枕头或毛巾卷来支持腰背部,以维持其正常的曲线。
驾车时,调整座椅,把膝盖和臀部保持在同一水平,将座位移前以避免过度伸张来踏油门。
提举重物前,先决定将物件放到哪里以及如何运送。推比拉更安全。经常屈曲膝部使手臂与物件成水平。避免将物件高举过头。
为了最佳的睡姿,选择较结实的床垫。用枕头作支持,但别用那些令颈部形成大角度的枕头。
保持健康的体重,超重会增加对骨骼和关节的压力。
参考文献
1. Lumbar spinal stenosis and nerve root entrapment syndromes. Definition and classification. Arnoldi CC. Brodsky AE. Cauchoix J. Crock HV. Dommisse GF. Edgar MA. Gargano FP. Jacobson RE. Kirkaldy-Willis WH. Kurihara A. Langenskiold A. Macnab I. McIvor GW. Newman PH. Paine KW. Russin LA. Sheldon J. Tile M. Urist MR. Wilson WE. Wiltse LL. Clinical Orthopaedics & Related Research. (115):4-5, 1976 Mar-Apr.
2. Surgical Results in Hidden Lumbar Spinal Stenosis Detected by Axial Loaded Computed Tomography and Magnetic Resonance Imaging – An Outcome Study. Jan Willen, Per J. Wessberg, Barbro Danielsson; Spine 2008; Vol 33, No.4, p E109-115.
3. Effectiveness of Physical Therapy and Epidural Steroid Injections in Lumbar Spinal Stenosis Zarife Koc, Suheda Ozcakir, Koncuy Sivrioglu et al; Spine 2009, Vol 34, No 10, p985-989.
4. The efficiency of gabapentin therapy in patients with lumbar spinal stenosis. Yaksi A. Ozgonenel L. Ozgonenel B. Spine. 32(9):939-42, 2007 Apr 20.
5. Fluoroscopically guided lumbar transformational epidural steroid injections in degenerative lumbar stenosis: an outcome study. Botwin KP. Gruber RD. Bouchlas CG. Torres-Ramos FM. Sanelli JT. Freeman ED. Slaten WK. Rao S. American Journal of Physical Medicine & Rehabilitation. 81(12):898-905, 2002 Dec.
6. Minimally Invasive Lumbar Spinal Decompression in the Elderly: Outcomes of 50 Patients Aged 75 years and Older; David S. Rosen, John E. O’Toole, Kurt M. Eichholz et al, Neurosurgery March 2007, Vol 60, No 3. p503-510.
7. A prospective randomized multi-center study for the treatment of lumbar spinal stenosis with the X STOP interspinous implant: 1-year results. Zucherman JF. Hsu KY. Hartjen CA. Mehalic TF. Implicito DA. Martin MJ. Johnson DR 2nd. Skidmore GA. Vessa PP. Dwyer JW. Puccio S. Cauthen JC. Ozuna RM. European Spine Journal. 13(1):22-31, 2004 Feb.
8. Minimally invasive spine technology and minimally invasive spine surgery: a historical review. Oppenheimer JH. DeCastro I. McDonnell DE. Neurosurgical Focus. 27(3):E9, 2009 Sep.
9. Efficacy of surgery and type of fusion in patients with degenerative lumbar spinal stenosis. Gu Y. Chen L. Yang HL. Chen XQ. Dong RB. Han GS. Tang TS. Zhang ZM. Journal of Clinical Neuroscience. 16(10):1291-5, 2009 Oct.
| 此文章原文由亚洲专科医生以英文撰写 © 2017 亚洲专科医生有限公司,版权所有 |